リンパ浮腫セルフチェック方法
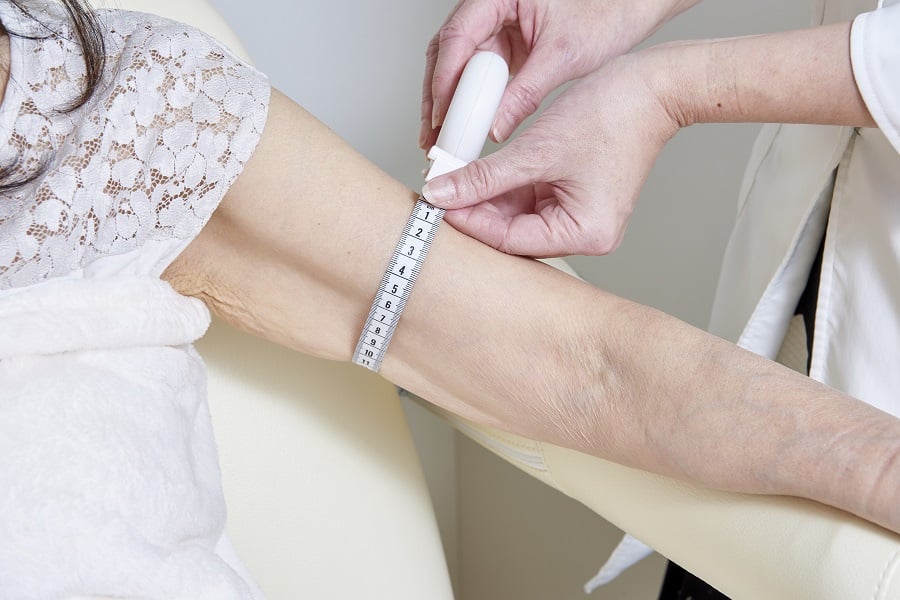
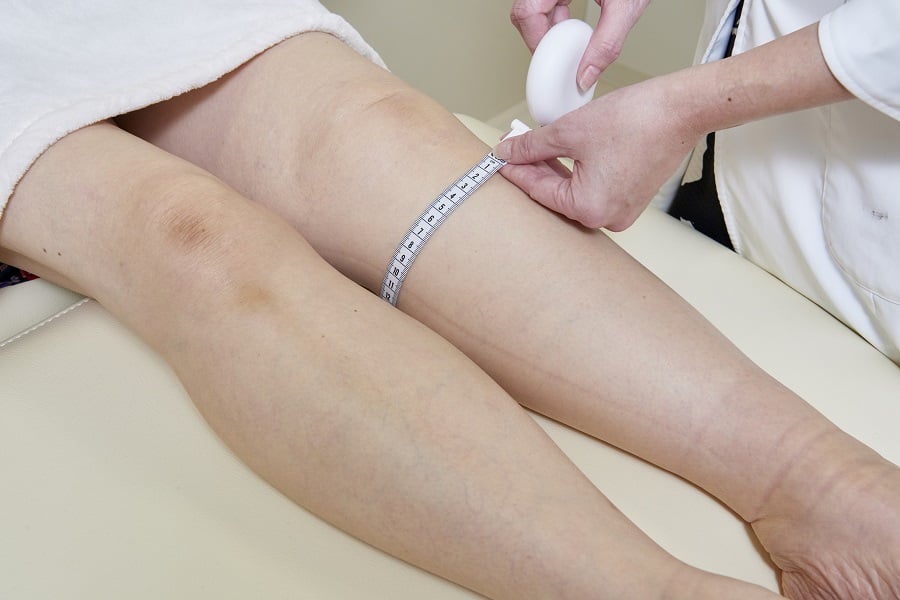
ご自身でできるチェックは、腕や脚の、決めたところで太さを測ることです。
リンパ浮腫のリスクのある治療(がんの手術や放射線治療など)を受ける予定のある患者さんは、治療を受ける前に両側の腕や脚の太さを、測っておくことが勧められます。意外と、もともと左右の腕や脚の太さは異なる方は多いものです。
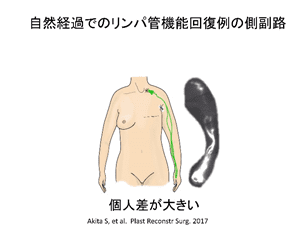
リンパ節を切除する手術を受けた方のむくみは、多くの場合、リンパ節があったところの近く、乳がんではわきの下に近い二の腕や方の皮膚、婦人科癌では太ももや下腹部などから始まることが多いです。計測する場所は毎回同じところであることが重要ですので、例えば腕では肘を曲げたしわから10cm上や、ほくろの位置など、決まったところで計測しましょう。また、一日のうちでも朝と夕方では大きく太さが異なります。同じ時間帯で比較することも大切です。あるいは、一日の中での差が大きくなった場合もリンパの運搬能力が落ちている可能性があります。
張りや痛み、重だるさの感覚は個人差が大きく、実際に腕や脚が太なるく前から、二の腕や太ももなどに自覚症状を訴える方も多くいらっしゃいます。リンパ浮腫の治療は、早期に見つかるほど効果的に行うことができますので、おかしいな?と思ったら、一度専門の医師の診察や検査を受けてみることをお薦めいたします。
リンパ浮腫の検査
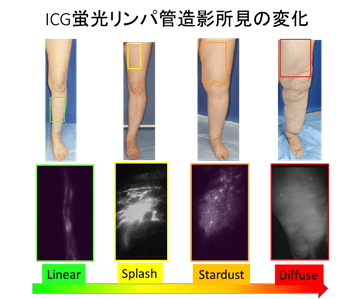
リンパ浮腫の診断には、リンパシンチグラフィが長くゴールドスタンダートとして知られてきましたが、インドシアニングリーン(ICG)蛍光リンパ管造影によるリンパ管機能検査の方が、より早期のリンパ管の異常を検出できることが報告されています。
また、はっきりとした症状が出現する以前からICG蛍光リンパ管造影の所見には変化が現れるため、ICGで最も初期の異常が出ているかどうかで、その後慢性リンパ浮腫には転するリスクが高いかどうかを判定することも可能です。
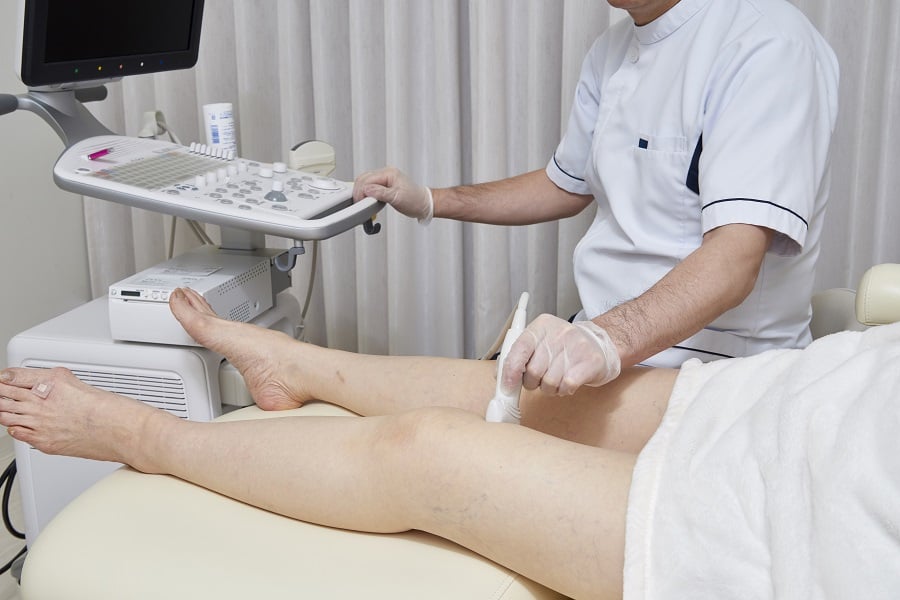
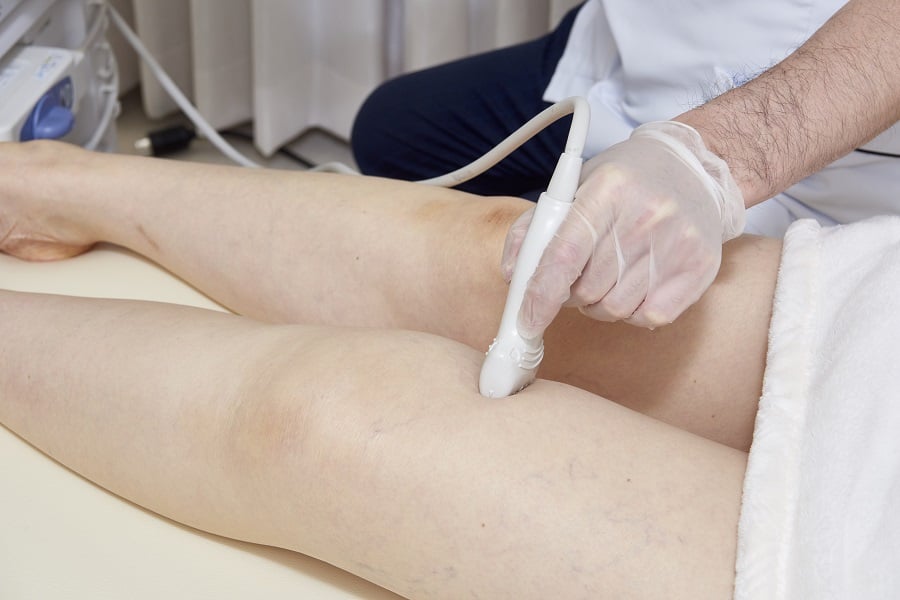
ICG蛍光リンパ管造影では、診察室で一時間以内に診断が可能です。ただし、ヨードアレルギーのある方では使用できません。ICG蛍光リンパ管造影ができない方においては、超音波検査のみでリンパ管やリンパ節の変化をチェックすることで、リンパのうっ滞の兆候を検査することができます。
リンパ浮腫の治療方法
リンパ浮腫には保存的治療と、外科治療がありますが、非常に早期のリンパ浮腫を除いて、保存的治療にきちんと取り組むことが外科治療を導入する前提となります。外科治療の効果を十分に得るためにも、適切な保存的治療や日々のケアの方法を知っておくことはとても大切です。
保存的治療
保存的治療の基本は複合的理学療法と呼ばれ、4つの主要素「スキンケア、医療リンパドレナージ、圧迫療法、運動療法」を個別の症状に応じて実施します。
- スキンケア
皮膚の清潔と保湿を保ちます。
- マニュアルリンパドレナージ
医療リンパドレナージセラピストの資格を有する専門家が行うマッサージ技術で、健康なリンパ管へリンパ液を誘導します。
- 圧迫療法
医療用弾性ストッキングや包帯で、浮腫みの発生を抑えます。最近では、様々な種類の着衣が発売されており、症状に応じて、最適な方法を組み合わせます。
- 圧迫下での運動療法
患肢を圧迫した状態での運動により、筋ポンプ作用を活かして効果的にリンパ液の流れを促します。
外科的治療
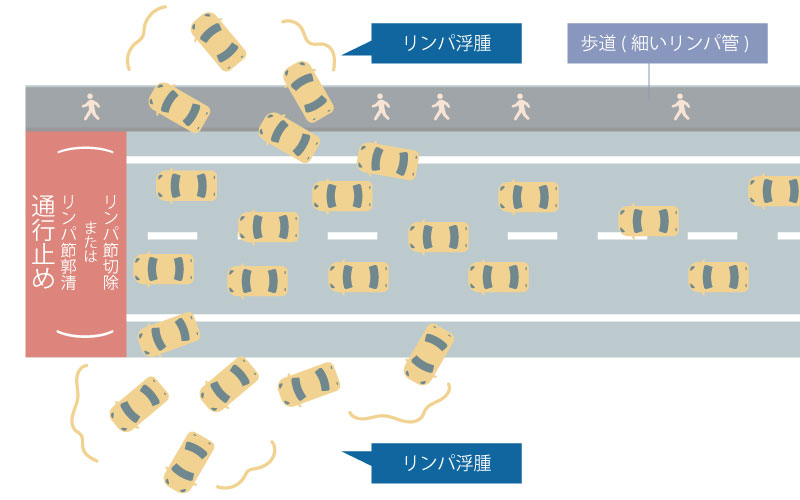
リンパ浮腫の外科治療は、リンパ液の運搬機能を再建する機能再建手術と、余分な組織を除去する減量手術とに分けられます。機能再建手術はなるべく機能が残っている早期の方が高い治療効果が望めます。一方、非常に進行して、組織の変性が強いと考えられる場合は、機能再建と減量手術を組み合わせる方法が有効と考えられます。
(1)治療の概要(どのようにして新しいリンパ管の流れをつくるのか)
機能の再建手術はリンパ管静脈吻合(Lymphaticovenular anastomosis: LVA)と、リンパ節移植手術に大別されます。
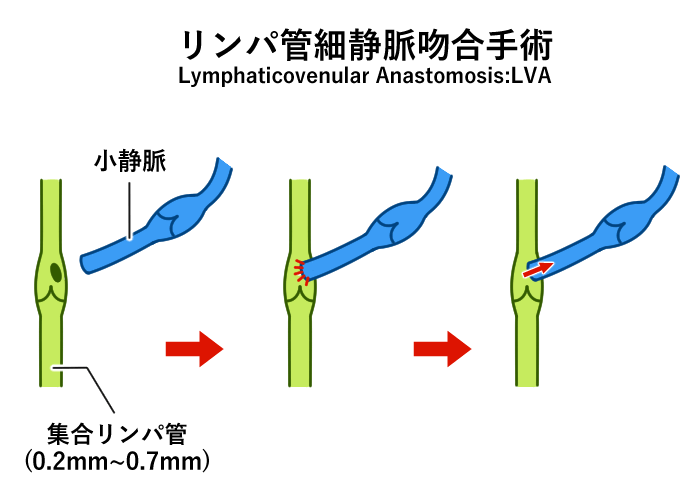
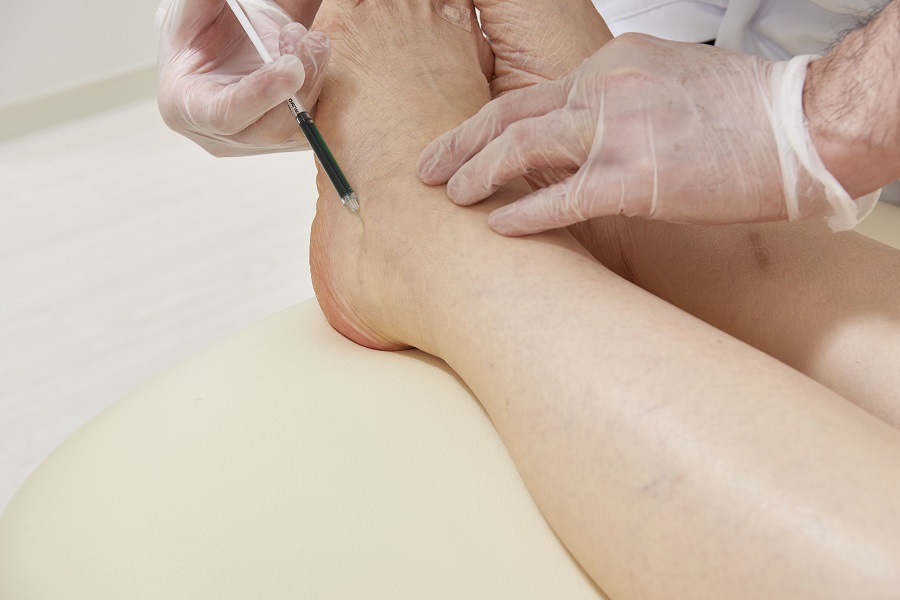
局所麻酔下に、顕微鏡下に直径0.5mm前後のリンパ管と皮下静脈を吻合し、リンパ液の通り道(バイパス)を作成してあげます。
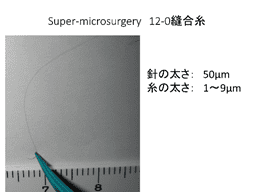 針の太さ:50µm、糸の太さ:1~9µm[/caption]
針の太さ:50µm、糸の太さ:1~9µm[/caption]
手術は少量の局所麻酔で行うことができますので、術前の準備は特に必要ありません。注射の麻酔がとても苦手な場合や、両下肢の長時間手術などの場合で、強い腰痛を持っていらっしゃる場合などは、全身麻酔で行うことも可能です。
手術直前に、超音波やICG蛍光リンパ管造影を用いてリンパ管、静脈の位置を診察し、皮膚切開位置を決めます。皮下脂肪が薄い部位では1㎝未満の傷で手術可能ですが、皮下脂肪が厚い部位では数㎝の皮膚切開が必要な場合もあります。いずれにしても術後の傷跡は、ほとんどの場合は非常に気になるような傷跡とはなりません。
バイパスの作成方法はリンパ管に横穴を開けてそこに細い静脈を縫い付ける側端吻合と、リンパ管を切断して細い静脈と吻合する端端吻合を、リンパ管と静脈の位置関係や太さの関係、リンパの流量に応じて使い分けます。
(2)リンパ管と静脈を吻合する(縫い合わせる)方法
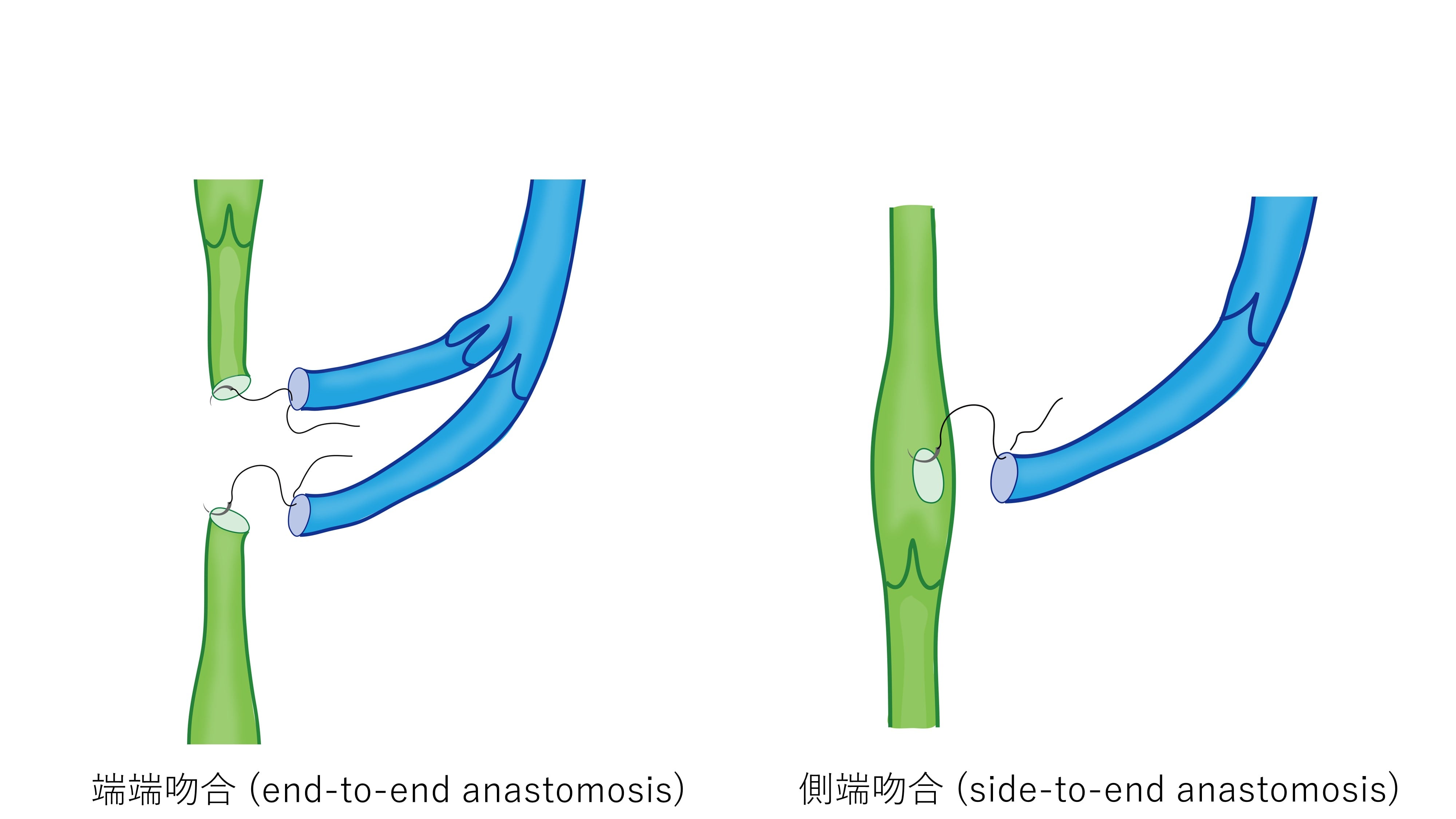
リンパ管と静脈を縫い合わせる吻合する方法はいくつかの種類があります。主にはリンパ管を切断した断端と静脈を切断した断端を吻合するend-to-end anastomosis(端端吻合)と、リンパ管の側面に穴をあけ、この穴に静脈を吻合するside-to-end anastomosis(側端吻合)が用いられることが多いです(図1)
端端吻合ではリンパ管が細い場合でも縫い合わせやすく、多くの施設で用いられています。特に静脈が2本見つかった場合は、リンパ管を切断した二つの断面の両方を静脈に縫い合わせることが推奨されます。
側端吻合ではリンパ管自体を切断しないため、つないだ部分のトラブルによってふさがってしまった際に、元からのリンパの流れは障害されないことや、リンパ管内を逆流してくるリンパ流の流れ出る道も確保できるなどの利点はあります。しかし、リンパ管と静脈の距離が離れている場合や、リンパ管が非常に細い場合は、用いることが難しい方法です。
リンパ管と静脈の状態に合わせて、いずれかの方法を臨機応変に使い分ける手術技術が求められます。
(1)リンパ節移植手術
リンパ節移植手術は、健康で正常なリンパ管機能の部位から、むくんだ腕や脚にリンパ節を移植し、その栄養動静脈を移植先と吻合する術式です。通常は全身麻酔、入院で施行することが多く、患者様のご負担が大きい治療方法ですが、高い治療効果も見込まれるため、画像検査の結果次第ではお薦めする場合もあります。
(2)減量手術
高度進行例においては、脂肪吸引、皮膚皮下組織の切除、またはその両方を行うことがありますが、リンパの流れを阻害せずに、更にはリンパの流れの再建と併用して適応することでより高い治療効果が期待できます。
治療方法比較
|
LVA手術(リンパ静脈管吻合術) |
リンパ節移植術(LNT) |
脂肪吸引術(LS) |
| 麻酔方法 |
局所麻酔 |
全身麻酔 |
全身麻酔または全身麻酔 |
| 手術時間 |
2〜3時間程度 |
5〜6時間程度 |
2〜3時間程度(吸引する範囲、切除する量による) |
| 手術の傷 |
1cm未満~2cm程度の切開が必要 |
小切開 |
小切開 |
| 術後のケア |
弾性ストッキング・弾性包帯による圧迫 |
リンパ節採取部の圧迫 |
下肢全体の圧迫療法が生涯に渡り必要 |
| 身体的な負担 |
局所麻酔かつ日帰りのため極小 |
採取部の犠牲が伴うため侵襲性が大きい |
リンパ管も吸引され破壊されるため侵襲性が大きい |
| 医療費の負担 |
保険適用・入院費用がかからない |
保険適用・7〜10日間の術後入院が必要 |
保険適用・2〜3日間の術後入院が必要 |
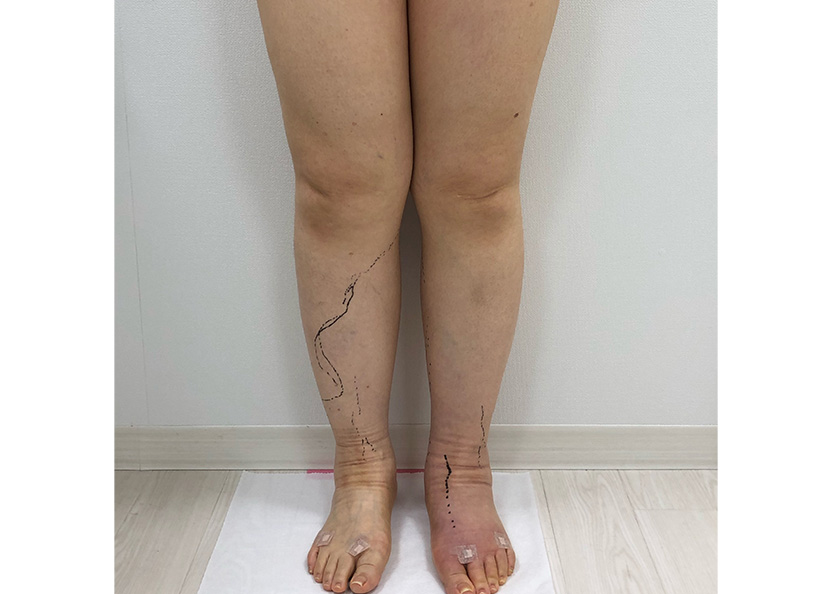
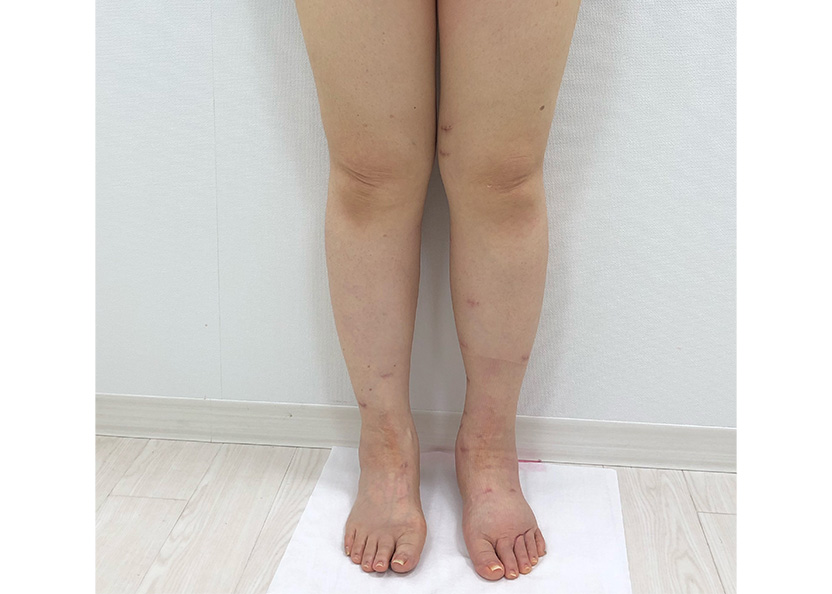

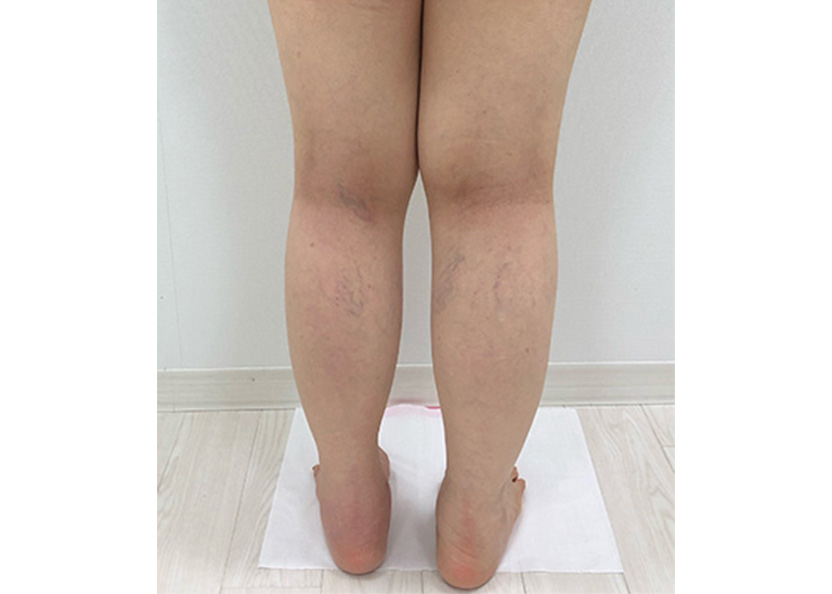
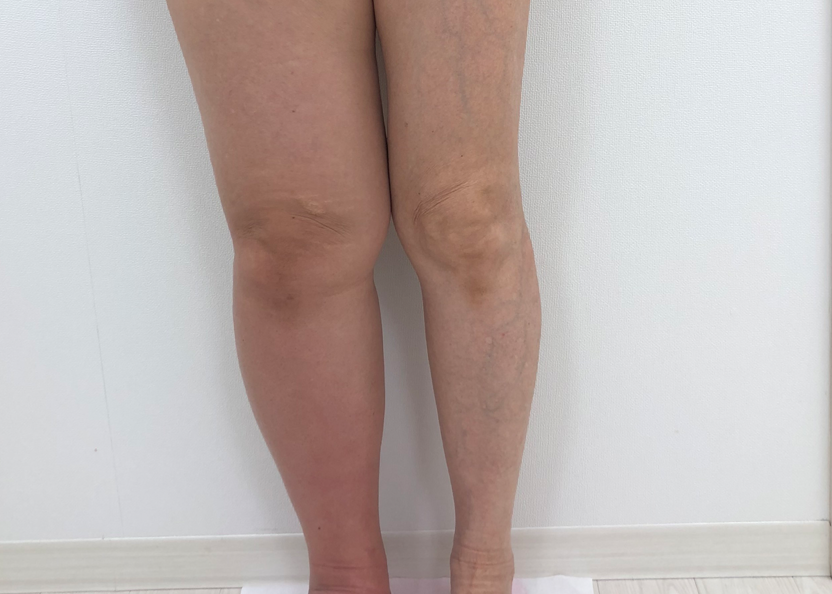
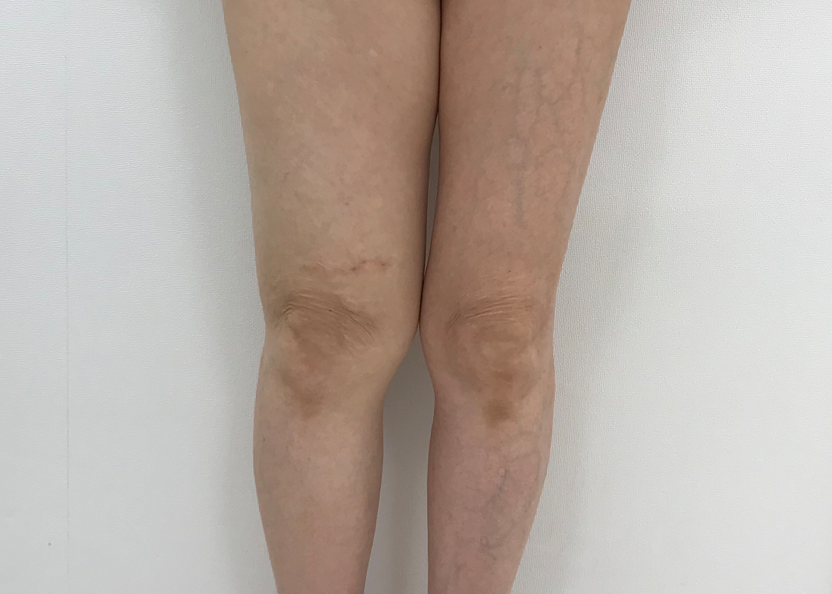
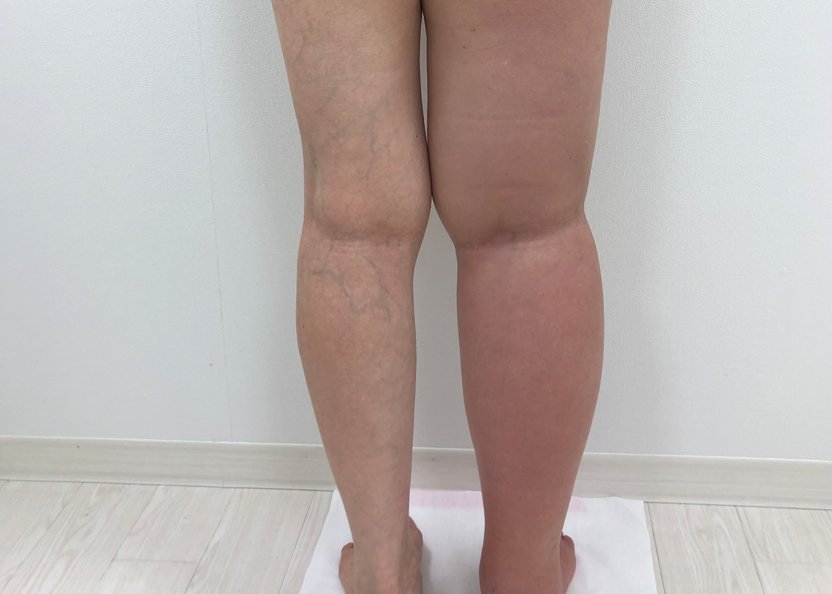



 癌によるリンパ廓清の影響
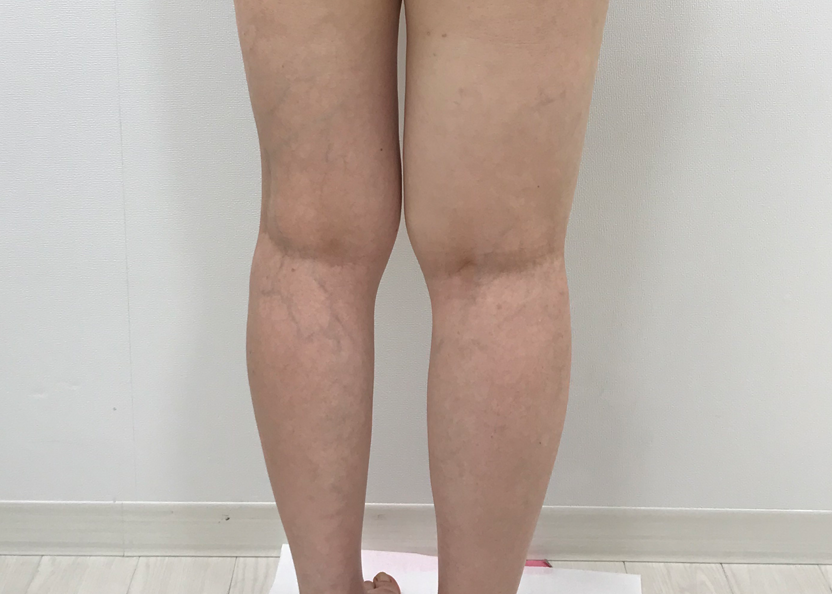
癌によるリンパ廓清の影響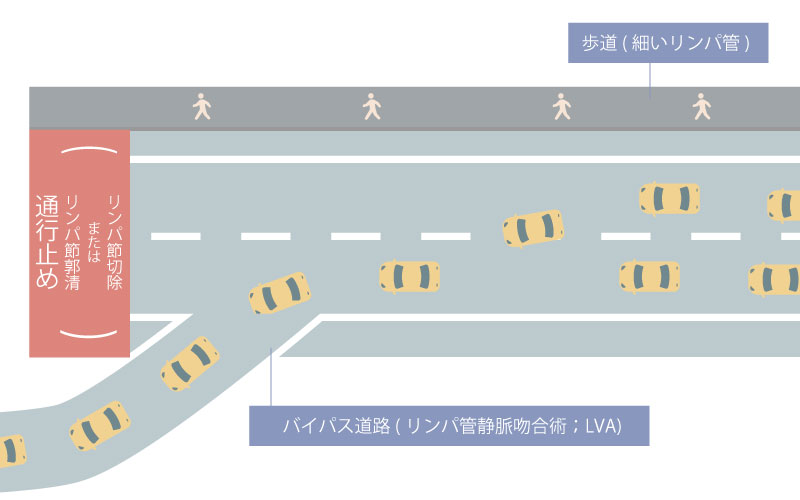 LVA手術後
LVA手術後



 針の太さ:50µm、糸の太さ:1~9µm[/caption]
針の太さ:50µm、糸の太さ:1~9µm[/caption]




 LVA手術とはどのような手術ですか?
LVA手術とはどのような手術ですか?












